Die Digitalisierung des Gesundheitswesens entwickelt Zugkraft! Es scheint, als hat Deutschland durch die aktuellen Gesetzesinitiativen die Chance, sich vom Schlusslicht zum Vorreiter zu entwickeln. Auch beim Thema E-Rezept. Denn bürokratische Stolpersteine, technische Mängel und unausgereifte Systeme beschwerten bisher den Weg des E-Rezeptes und der elektronischen Patientenakte (ePA).
Die Stolpersteine werden langsam aus dem Weg geräumt – auch durch Hilfe aus dem erfahrenen Ausland. Inga Bergen sprach im Podcast „Visionäre der Gesundheit“ mit Walter Oberhänsli, CEO der Zur Rose-Gruppe und Pionier des E-Rezeptes in der Schweiz. Eine Tochtergesellschaft der Zur Rose-Gruppe ist unterstützend in einem Pilotprojekt der TK in Hamburg aktiv, um die Implementierung des E-Rezeptes voranzutreiben.
Ein Blick zurück
Die Gesetzgebung zum E-Rezept wurde am 16. August 2019 verabschiedet. Es soll bis zum 30. Juni 2020 flächendeckend in Kraft treten. Seit zwei Jahrzehnten gibt es den Willen zum E-Rezept sowie andauernde Startschwierigkeiten, die bisher nicht überwunden werden konnten. Bereits 1998 erklärte der damalige Vorsitzende des Deutschen Apothekerverbands Hermann S. Keller, es sei Zeit für ein „Abrechnungssystem für die Zukunft“. Die Ablösung des Papierrezeptes durch ein elektronisches Rezept und die Einführung einer neuen Generation von Krankenversicherungskarten sei absehbar, sagte er damals. Heute, 20 Jahre später, ist es endlich so weit.
Technischer Hintergrund – der Anfang ist gemacht, jetzt gibt es viel zu tun
Die Telematikinfrastruktur (TI) wird von der Gematik (Gesellschaft für TI-Anwendungen) aufgebaut. Sie setzt sich aus den Leistungserbringern Ärzten und Apothekern, den Krankenkassen (GKV & PKV) und dem Bundesministerium für Gesundheit zusammen. Also allen wichtigen Stellen, die, so scheint es, sich zuletzt manchmal selbst im Weg standen. Diese TI ist die Datenautobahn, auf der alles aufbauen soll. Nicht nur das digitale Rezept, auch digitale Patientenakten und jede Art medizinischer Befundübermittlung soll so sicher verschlüsselt zwischen den oben genannten Stellen übermittelt werden können. Das Fax hätte damit endlich auch in deutschen Kliniken und Arztpraxen ausgedient. Seit vielen Jahren bemüht sich Deutschland um den Aufbau dieser Strukturen.
Die Anbindung daran ist nun Pflicht. Kostenträger sollen die Krankenkassen sein. Wer sich nicht anmeldet, muss mit empfindlichen Strafen rechnen. Zwei Drittel der Arztpraxen sind bereits vernetzt. Die Apotheker können sich ein Beispiel an den Arztpraxen nehmen, denn bisher ist noch keine Apotheke angeschlossen. Es gibt also noch die Chance, ein Pionier zu werden! (Stand 08/19). Auch die spezielle Hardware und erforderlichen Karten sind noch nicht „verteilt“. Weitere Herausforderungen finden sich bei erforderlichen „Konnektoren“ für den Verbindungsaufbau, bei denen sich nicht nur Fragen der Refinanzierung stellen.
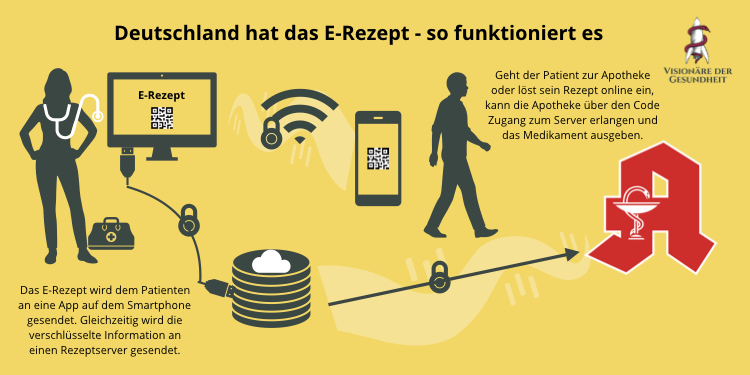
Theorie: wie wird das E-Rezept funktionieren?
Entscheidet sich der Arzt in der Praxis für ein digitales Rezept, sendet er dem Patienten einen verschlüsselten Code zu. Bei bisherigen Modellprojekten lief dies über eine App, die der Patient auf seinem Smartphone installieren muss. Über den verschlüsselten Code wird auf einen verschlüsselten Server zugegriffen, um die Rezept-Info abzulesen. Der Status passt sich jeweils an. Angeschlossene Apotheken sehen die Rezept-Infos ein und liefern oder händigen das passende Arzneimittel. Die Apotheke übermittelt die Verordnung digital an das Rechenzentrum und von dort aus gelangt es weiter zur Krankenkasse.
Das E-Rezept führt auf vielfältige Weise zu einer verbesserten Zusammenarbeit zwischen Apotheker, Arzt, Krankenkasse und Patient und erleichtert den Einkauf in Online-Apotheken. Konsequente Digitalisierung optimiert und verkürzt Prozesse . Folglich werden Arzneimittel schneller und sicherer geliefert. Zusätzlich profitieren Krankenkassen von einer leichteren Abrechnung mit konsekutiven Kosten- und Zeiteinsparungen. Ist das System einmal etabliert, profitieren auch Ärzte durch die Arbeitsersparnis im Praxisalltag und bei telemedizinische Serviceleistungen.
Und in der Praxis…
Sollte die TI nicht funktionieren, werden die Visionäre unter den Beteiligten andere Wege finden, um das E-Rezept anzubieten. So beispielsweise im schwäbischen Baden-Württemberg. Hier startete 2017 der Telemedizin-Anbieter Teleclinic eine Zusammenarbeit mit apotheken.de. Derzeit gibt es drei Modellprojekte, die das E-Rezept bereits anwenden. Diesen Projekten schaffen unabhängig von der TI eigene Strukturen und verordnen digital. In Stuttgart und Tuttlingen beweist sich „GERDA“ (Geschützter E–Rezept-Dienst der Apotheken) seit Herbst 2019, das Projekt soll landesweit ausgerollt werden.
Vorteil der Modelle: Arzt- und Patientensystem kommen aus einer Hand und es gibt keine Schnittstellenproblematik. Zwei weitere kleine Pilotprojekte sind in Westphalen-Lippe und in Hamburg angesiedelt, hier ist die Techniker Krankenkasse federführend involviert. Die App der TK trägt den Namen „LifeTime“ Die geplante Modelllaufzeit beträgt 18 Monate und involviert eine Software der Firma eHealth-Tec. Das Unternehmen aus Berlin gehört zu 50 Prozent dem DocMorris-Mutterkonzern Zur Rose – liegt demanch also teilweise in der Verantwortung von Walter Oberhänsli.
All das zeigt: die Zeit ist reif, wie bei der elektronischen Patientenakte oder Versichertenkarte wird aus der Not eine Tugend, und die Interessenvertreter schließen sich selbstständig zusammen. Wir dürfen jetzt den Blick nach vorne wagen und uns darauf konzentrieren, eine Lösung zu schaffen, die allen Beteiligten im System zugute kommt!

Schreibe einen Kommentar